Seit 10 Jahren (2015) hat Arnulf Lehmköster über die Sektion Vreden in Kamuli, Uganda, am Mission Hospital (KMH) zahlreiche plastisch-chirurgische Einsätze durchgeführt und mit großem Engagement dieses Projekt, insbesondere aber auch die lokale Infrastruktur mit vielen Anschaffungen und Neuerungen sowie Klimaschutzmaßnahmen auf dem Klinikgelände kontinuierlich weiterentwickelt, zuletzt im Oktober 2024 durch die Spende und Inbetriebnahme eines digitalen Röntgensystems.
Von Anfang an wurden bei gemischt plastisch-chirurgischen und visceralchirurgischen Einsätzen auch Strumen (Schilddrüsenveergrößerungen) bei hohem Vorkommen in dieser Region operiert. Bei einer seit Jahren zunehmenden Warteliste fand nun auf Bitten und Einladung der Klinikleitung das erste reine „Free Goitre Camp“ im KMH statt.
Als fünfköpfiges Team machten wir uns auf den Weg nach Uganda: Dr. Annamirl Jellinek und Martin Stasius aus Ludwigshafen von der im letzten Jahr neu gegründeten Sektion Kurpfalz übernahmen den anästhesiologischen Part, wobei sie das gesamte anästhesiologische Material über ihre Sektion finanzierten und mitbrachten. Als Chirurgen komplettierten Dr. Carsten Boger, Hubert Sax und Stephan Herbsowski (Operationstechnischer Assistent) aus Bad Schwartau bzw. Lübeck unser Team.
Dr. Maiso, Medical Administrator des KMH, holte uns mit dem uns seit Jahren vertrauten Fahrer Moses in Entebbe ab, wo wir endlich einmal wieder mit allen Koffern ohne jegliche Kontrolle und Verzögerung den Flughafen verlassen konnten. Nach 4-stündiger Fahrt im Schulbus des KMH kamen wir in Kamuli an, wo uns schon die Hauswirtschafterin und Köchin Goretti im Guest House der Klinik erwartete. Mit einem mitgebrachten, einfachen Bügeleisen als kleines Geschenk bereiteten wir ihr eine riesige Freude!
Noch am Ankunftstag lernten wir auf Einladung durch Jude und seiner Mutter Esther Walubo, Gründerin der Bulogo Women´s Group, vor Ort ihre Aktivitäten zur Ausbildung von Young Single Mothers und den Klimaschutz kennen. Nach einem sehr guten und reichhaltigen Essen mit verschiedensten lokalen Spezialitäten durften wir als Höhepunkt auf ihrem Hofgelände zwei Mangobäumchen pflanzen, verbunden mit einer Spende für weitere Baumpflanzungen als CO2-Ausgleich für unsere Flugreisen.
Das Screening der Patienten am Folgetag war bei seit lang bekannter Ankündigung des Camps gut organisiert mit Hilfe von zahlreichen Mitarbeiter:innen aus der Verwaltung sowie Pflegekräften und Schülerinnen (School of Midwifery & Nursing), allen voran durch die seit Jahren bekannten und sehr engagierten Stationsleitungen Justine und Immaculate. Vor allem Deborah, Medical Officer Orthopädie, unterstützte uns während des gesamten Einsatzes mit sehr großem Engagement, zeitweise auch die beiden Chirurgen Dr. Isaac und Dr. Simba vom General Hospital Kamuli.
Unter die vorausgewählten 70 „Strumapatient:innen“ hatten sich nur vereinzelt Patienten mit anderen Tumoren im Halsbereich „verirrt“ (Ohrspeicheldrüse, Lymphknoten), weiterhin einzelne Kinder mit Leistenbrüchen und Hodenhochstand. Patientinnen mit „kleineren“ Strumen (Grad II – III) ohne wesentliche mechanische Störungen nahmen wir wegen der großen Zahl – in den folgenden Tagen stellten sich immer mehr neue Patienten vor – nicht in das OP-Programm auf. Bei Patientinnen mit anamnestisch und klinisch vorliegender ausgeprägter, noch nicht vorbehandelter Schilddrüsenüberfunktion oder Autoimmunthyreopathie vom Typ Morbus Basedow mit Struma und eindrucksvoller endokriner Orbitopathie mit resultierendem Exophthalmus (hormonbedingte Augenhöhlenerkrankung mit Hervortreten der Augäpfel, sogenannten „Glupschaugen“) veranlassten wir zunächst eine konservative internistische medikamentöse Therapie mit der Möglichkeit einer erneuten Vorstellung bei einem zukünftigen Einsatz – eine alternative Radiojodtherapie ist dort nicht möglich.
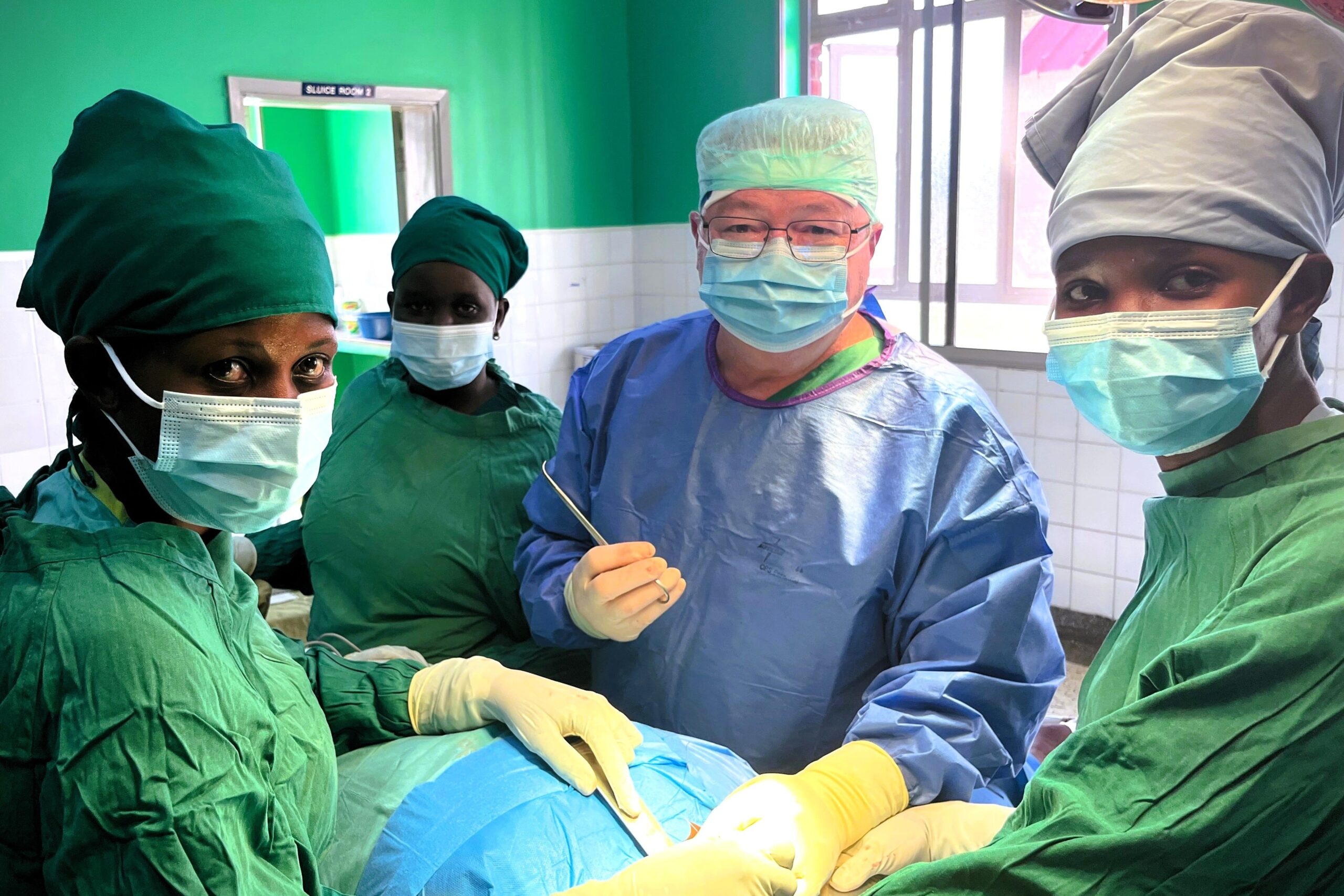
Insgesamt konnten wir 32 Patientinnen (ausschließlich Frauen!) mit zum Teil riesigen Strumen operieren, die jüngste Patientin war 13 Jahre alt mit großem autonomen hyperthyreotem Adenom. Zusätzlich erfolgten 6 Operationen bei Kindern mit angeborenem Hodenhochstand, Leistenbrüchen und einem Tumor am Penis, weiterhin jeweils eine OP bei Ohrspeicheldrüsen- und Lymphknotentumor am Hals.
Tatkräftig unterstützten uns als OP-Leitung Sr. Joan sowie ihre Vorgängerin, die uns seit vielen Jahren liebgewordene Sr. Agnes mit ihren Mitarbeiter:innen, die bei großem Interesse für das Camp sogar von der Pädiatrie und Maternity mit einer großen Anzahl von wechselnden Schülerinnen in das „Operating Theatre“ kamen. Sie halfen beim Zureichen und Instrumentieren am Tisch, als OP-Assistenz, bei der postoperativen Überwachung am Eingang zum OP im „Aufwachraum“ an der Seite der Patientenliege sowie bei der Reinigung und Sterilisation aller von uns mitgebrachten umfangreichen Instrumentensiebe und nicht zuletzt bei der ausnahmslosen Handwäsche der benutzten Baumwollkittel und OP-Tücher! Deborah als Medical Assistant sowie die beiden Chirurgen vom General Hospital, Dr. Isaac und Dr. Simba, der zeitweise auch im KMH arbeitet, aus privaten Gründen während des Camps aber leider nur einige Tage da war, konnten häufig mitoperieren.
Bei den vorliegenden ausgeprägten Befunden und häufig latenten hyperthyreoten Stoffwechsellagen operierten wir nach europäischen Standards mit ausgedehnten subtotalen Resektionen bis hin zur „nearly total resection“ bei Schilddrüsenüberfunktion mit diffuser Autonomie. Auch wenn dadurch sicherlich die Gefahr von schilddrüsentypischen Komplikationen wie Nachblutung, Verletzung der Stimmbandnerven mit resultierender Heiserkeit, Aphonie und belastungsabhängiger Atemnot und Entfernung der Nebenschilddrüsen mit folgender Hypocalciämie steigt, ist die ausgedehnte Resektion die einzige Möglichkeit, einem Rezidiv vorzubeugen. Eine nur partielle Resektion nur zur Reduktion der Strumagröße mit Belassen von krankem Gewebe ist aus meiner Sicht aus medizinischen und ethischen Gründen nicht zu vertreten. Die dadurch erforderliche, in Uganda preislich recht günstige postoperative Schilddrüsenhormontherapie wurde vorher jeweils ausführlich mit den Patientinnen und ihren Angehörigen besprochen und organisiert, alle Patientinnen wurden zum Start für einen Monat mit Hormontabletten ausgestattet.
Insgesamt hatten wir nur eine, aber schwere Komplikation bei einer 54-jährigen Patientin, die wir noch in der gleichen Nacht mit dem klinikeigenen Krankenwagen in das knapp 70 km entfernte Jinja in ein Hospital mit Intensivstation und Nachbeatmungsmöglichkeit verlegten. Dort wurde die Patientin intubiert und maschinell beatmet, nach erfolgloser Extubation erhielt sie nach 1 Tag ein Tracheostoma (Luftröhrenschnitt mit Kanüleneinlage), worauf sie wieder rasch suffizient spontan atmete, sich zügig stabilisierte und nach 8 Tagen wieder nach Hause entlassen werden konnte. Zwischenzeitlich hat sich die Patientin weiter erholt, so dass nach ca. 6 Wochen postoperativ eine Rückverlagerung des Tracheostomas geplant ist.
Zusammenfassend war bei dem geschilderten Notfall die interdisziplinäre Zusammenarbeit, die Kommunikation mit dem Klinikleiter und Organisation der Verlegung nach Jinja zur Nachbeatmung sehr gut. Für die Zukunft ist bei gewünschter Schilddrüsenchirurgie im KMH bei weiteren Einsätzen allerdings eine vor Ort mögliche präoperative Grunddiagnostik zu fordern mit laborchemischer Bestimmung der Schilddrüsenfunktion und Sonographie, eine Verbesserung der postoperativen Überwachung und Sicherung der eingeleiteten postoperativen Schilddrüsenhormonsubstitution. Weiterhin ist vorher eine Kooperation mit einer größeren Klinik in der Nähe mit Intensiv- und Beatmungsmöglichkeit für einen eventuellen Notfall zu organisieren.
Insgesamt war es für alle ein intensiver, bei hohen Temperaturen bis 40° zeitweise auch sehr anstrengender Einsatz, bei dem leider auch 2 Teammitglieder einige Tage an einer schweren fiebrigen Enterocolitis erkrankten. Der Dank und das glückliche Lächeln der operierten Patient:innen und ihrer Angehörigen ist aber für jedes Teammitglied Motivation für weitere Einsätze.
Hubert Sax (Teamleiter)